
Aujourd'hui
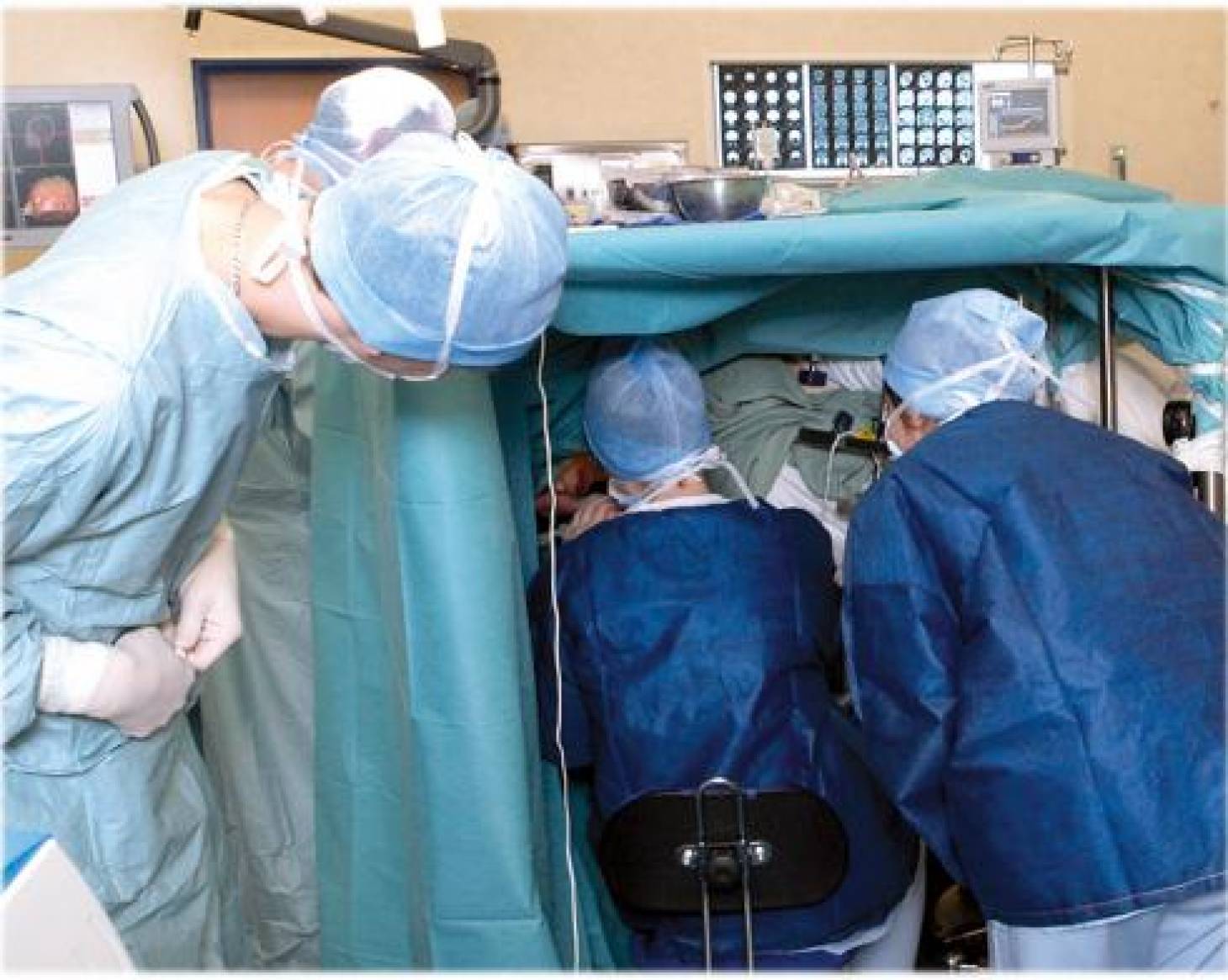
Le cerveau n’a sans doute pas fini de livrer tous ses mystères. Avec la chirurgie éveillée, le voile est pourtant levé sur une profonde révolution des mentalités et des pratiques médicales. Depuis plus de deux ans, le service de neurochirurgie du CHU de Poitiers a jeté les bases de ce renouveau opératoire. En associant, à l’acte purement chirurgical, la collaboration active d’un anesthésiste, d’un neurologue et d’orthophonistes, la méthode redéfinit les limites de l’exploration cérébrale.
« L’exérèse (l’ablation) d’une tumeur flatte encore trop souvent l’ego des chirurgiens. Avec cette pratique, collective et réactive, c’est le patient lui-même qui polarise toutes les attentions. Car il devient acteur de sa propre opération. » Le Pr Michel Wager est le praticien attitré des chirurgies éveillées. Pour lui, cela ne fait aucun doute : le procédé offre de nouvelles perspectives dans la prise en charge des tumeurs ou lésions cérébrales, le rallongement de la vie du patient et, bien sûr, sa guérison.
Consentement éclairé
Chaque année, il procède à une trentaine d’interventions de ce genre nouveau et hélas « marginal», apanage d’une petite douzaine de centres hospitaliers français. Des interventions lourdes (entre six et huit heures), métronomiques et exposées à des risques dont le patient est longuement informé. « Pour beaucoup, il s’agit du seul recours, insiste le Pr Wager. Mon rôle, en amont, est de leur dire toute la vérité : « Je peux vous sauver, vous permettre de vivre plus longtemps et mieux, mais certaines fonctions peuvent être altérées. » Sans ce climat de confiance, rien ne peut être réalisé. Il s’agit d’un véritable consentement éclairé. »
Concrètement, l’intervention s’effectue sous double anesthésie, générale et locale. « Après ouverture de la boîte rânienne et l’exposition du cerveau à l’air libre, l’anesthésiste réveille le patient, illustre Michel Wager. C’est alors que nous entreprenons les stimulations de chaque région du cortex. »
A l’aide d’une petite pince propulsant un courant électrique de faible intensité, le chirurgien sonde chaque zone émergente voisine de la tumeur. L’orthophoniste et le neurologue interrogent dans le même temps le patient sur ce qu’il ressent, en stimulant, par la parole ou des images, chacune des fonctions périphériques. Du langage. De la motricité. De la sensibilité… « Si l’on stimule une fonction langagée, en lui montrant par exemple un papillon et qu’il dit « patafon», on atteint les limites de l’exploration et de la partie de tumeur à prélever », analyse Michel Wager.
Avec la chirurgie éveillée, éprouvante pour le patient, mais sans douleur, l’équipe d’intervention du CHU bénéficie donc d’un diagnostic en direct et d’une vision complète des zones tumorales « muettes » et « éloquentes », opérables et non opérables, aux limites de la fonction cérébrale. Une sorte de menu à la carte dont le malade est le principal instigateur et le premier «détonateur de choix». Vous avez dit révolution ?
Installée au coeur du service de neurochirurgie,au 3e étage de Jean-Bernard, l’unité de chirurgie éveillée bénéficiera, à partir du 20 mai, d’un bloc opératoire intégré au pavillon satellite, dont les travaux d’aménagement vont débuter aux premiers jours d’avril.
À lire aussi ...